Die Problematik des chronischen Schmerzes und der Entzündung ist von der WHO als eigenständige Erkrankung eingestuft und betrifft in unterschiedlichen Ausprägungen einen großen Teil der Bevölkerung; bei vielen Patientinnen und Patienten kann sie den Alltag erheblich beeinträchtigen.
Wir hören häufig und in den unterschiedlichsten Kontexten von Schmerz und Entzündung; zweifellos haben wir beide Empfindungen leider schon mehrfach erlebt. Intuitiv bringen wir bestimmte Formen der Entzündungsreaktion mit der Wahrnehmung nozizeptiver Reize in Verbindung – und tatsächlich ist Schmerz eines ihrer Kardinalsymptome, begleitet von tumor (Schwellung), rubor (Rötung) und calor (Überwärmung).
Chronischer Schmerz weist jedoch Merkmale auf, die ihn klar von anderen nozizeptiven bzw. schmerzhaften Reizen unterscheiden. Er ist erstens intensiv und über Monate persistierend, selbst nachdem die auslösende Ursache abgeklungen ist – etwa postoperativer Schmerz, ein Trauma, Infektionen oder Erkrankungen mit ausgeprägter entzündlicher Komponente. Zweitens zeigt er sich mit regelmäßiger Periodizität und tritt typischerweise an mindestens drei Tagen pro Woche auf. Vor diesem Hintergrund wird verständlich, warum chronischer Schmerz für viele alltägliche Tätigkeiten stark beeinträchtigend sein kann, insbesondere bei Betroffenen mit höherer Schmerzintensität.
Nach ihrer Genese kann die Entität chronischer Schmerz nozizeptiv, neuropathisch oder gemischt sein. Beim nozizeptiven Schmerz handelt es sich primär um eine sensorische Wahrnehmung: Der Schmerzreiz wird von somatischen Rezeptoren in unterschiedlichen Körperregionen erfasst und im Gehirn verarbeitet; häufige Ursachen sind Entzündungsprozesse, myoskelletale Pathologien oder mechanische Probleme. Beim chronischen neuropathischen Schmerz hingegen wird der Schmerz direkt durch eine Signalübertragung eines Nervs erzeugt – meist infolge einer Läsion des zentralen oder peripheren Nervensystems – und kann ohne auslösenden Schmerzreiz oder sogar durch nicht schmerzhafte Reize (Allodynie) auftreten [1].
Entzündung und chronischer Schmerz sind eng miteinander verknüpft
Die Entzündung ist eine frühe Abwehrreaktion unseres Organismus auf den Kontakt mit Fremdpartikeln, auf eine Abrasion oder ein Trauma. Ziel dieser Reaktion ist es, potenziell schädliche Pathogene oder Antigene am Eintritt in die systemische Zirkulation zu hindern und zugleich Immunzellen zu aktivieren und an den Infektionsherd bzw. die betroffene Region zu rekrutieren.
Die Entzündungsantwort muss zeitlich und hinsichtlich ihrer Intensität eng begrenzt sein
Die Kehrseite der Entzündung besteht darin, dass sie Gewebeschäden in angrenzenden Arealen und Schmerz verursacht; anschließend sind antiinflammatorische Mechanismen und die Geweberegeneration erforderlich, um die Homöostase wiederherzustellen. Daher muss die Entzündungsantwort streng kontrolliert werden – sowohl in ihrer Dauer als auch in ihrer Intensität –, um nicht schädlich für den Organismus zu werden.
Die WHO stuft chronischen Schmerz als Erkrankung ein – mit hoher Bevölkerungsprävalenz
Eine Situation, in der Entzündung chronifiziert und über unbestimmte Zeit persistiert, ist der chronische Schmerz, der sich in verschiedenen Formen manifestieren kann. Die WHO (Weltgesundheitsorganisation) betrachtet chronischen Schmerz als eigenständige Krankheit; dennoch wird diese Pathologie häufig nicht adäquat diagnostiziert. Nach Daten der Sociedad Española del Dolor (SED) wird geschätzt, dass 18 % der erwachsenen europäischen Bevölkerung betroffen sind; bei bis zu 6 % der Gesamtbevölkerung liegt eine hohe Schmerzintensität vor [2].
An diesem Punkt stellen wir uns wahrscheinlich folgende Fragen: Was ist chronischer Schmerz? Warum entsteht er? Und vielleicht am wichtigsten: Lässt er sich behandeln?
Im Folgenden beantworten wir diese Fragen – einfach weiterlesen.
Wie lässt sich chronischer Schmerz erkennen?
Um festzustellen, ob wir an dieser in der Bevölkerung häufigen Pathologie leiden, gilt zunächst: Die Diagnose kann ausschließlich durch eine/n Fachärztin/Facharzt gestellt werden; eine ärztliche Beratung ist daher unerlässlich. Erste Hinweise auf chronischen Schmerz bestehen darin, dass er länger als drei Monate anhält (in der Regel zwischen drei und sechs Monaten) oder über die Gewebeheilung bzw. die Auflösung der zugrunde liegenden Erkrankung hinaus fortbesteht. Mitunter wird chronischer Schmerz auch dann diagnostiziert, wenn er länger als drei Monate besteht und sich kontinuierlich oder intermittierend an mindestens fünf Tagen pro Woche in moderater bis hoher Intensität manifestiert [1].
Chronischer Schmerz äußert sich häufig als dumpfer Schmerz oder stechende Schmerzattacken, oft begleitet von Brennen und allgemeinem Unwohlsein, teils auch von Palpitationen. Zudem kann die Erkrankung eine Reihe weiterer Symptome auslösen bzw. verstärken, etwa Müdigkeit, Einschlafstörungen, Stimmungsschwankungen und in manchen Fällen Depressionen.
Warum entsteht er?
Die Ursache chronischer Schmerzen ist nicht immer bekannt; in vielen Fällen liegt jedoch eine Läsion eines Nervs des zentralen oder peripheren Nervensystems infolge eines Entzündungsgeschehens vor – wie beim chronischen neuropathischen Schmerz. Häufige Ursachen sind u. a. Arthritis bzw. Osteoarthrose, postoperative Zustände, Diabetes, Virusinfektionen oder Verletzungen, die eine Neuroinflammation auslösen.
In einer beobachtenden Studie mit 46 000 Patientinnen und Patienten aus Europa und Israel zeigte sich, dass dieser Schmerztyp sehr häufig in einer entzündlichen Erkrankung wurzelte, z. B. Arthrose oder rheumatoider Arthritis (42 % der Fälle), Bandscheibenvorfall oder Wirbelkörperfraktur (20 %) oder einem Trauma bzw. einer Operation, meist verbunden mit starkem postoperativem Schmerz [3].
Wie lässt er sich behandeln?
Die drängendste Frage für Betroffene lautet, wie sich chronischer Schmerz behandeln lässt. Zunehmend wird jedoch auch gefragt, ob es Nährstoffe oder Supplemente gibt, die diese Symptomatik langfristig in Schach halten können. Vor diesem Hintergrund wird deutlich, dass unser Ernährungsstatus – insbesondere die Art der zugeführten Fette und deren Verhältnis – entscheidend ist.
Unabhängig von der Ursache beruht chronischer Schmerz auf einer nozizeptiven Wahrnehmung unseres Nervensystems, die vom Gehirn als schmerzhaft interpretiert wird. Daher ist die Aktivierung analgetischer Mechanismen zentral, um die Schmerzbahnen „kurzzuschließen“ [4].
Die Omega‑3‑Fettsäuren EPA und DHA wirken direkt auf die Ursachen des chronischen Schmerzes: Entzündung und nozizeptive Stimulation.
Obwohl am häufigsten nichtsteroidale Antirheumatika (NSAR) wie Ibuprofen oder Metamizol eingesetzt werden, führt deren fortgesetzte – mitunter unkritische – Anwendung bei diesen Patientinnen und Patienten zu Leber- und Nierenproblemen. Daher entscheiden sich immer mehr Fachpersonen und Betroffene für die Gabe natürlicher diätetischer Supplemente mit antiinflammatorischer Wirkung und analgetischem Potenzial. Zu diesen zählen die am besten untersuchten Fischöle, die reich an Omega‑3‑Fettsäuren sind. Eicosapentaensäure (EPA) und Docosahexaensäure (DHA) bieten zahlreiche gesundheitsfördernde Effekte aufgrund ihrer starken antiinflammatorischen und analgetischen Wirkungen auf die sensorischen Schmerzbahnen. Anders als NSAR verursachen sie bei regelmäßiger Aufnahme unter 5 g/Tag keine unerwünschten Wirkungen, wie die Europäische Behörde für Lebensmittelsicherheit (EFSA) bestätigt [5].
Die antiinflammatorischen und analgetischen Effekte von EPA und DHA beruhen darauf, dass sie enzymatisch in bioaktive Lipide, sogenannte Oxylipine, umgewandelt werden, die diese physiologischen Prozesse fördern. Oxylipine sind oxygenierte Derivate von Omega‑3‑(und auch Omega‑6‑) Fettsäuren, bestehend aus Eicosanoiden und – im Fall der Omega‑3‑Fettsäuren – zusätzlich aus „pro‑resolutiven“ Mediatoren der Entzündung (SPM, Specialized Pro‑Resolving Mediators), die Mechanismen zur Abschwächung und sogar Auflösung der Entzündung initiieren [6].
Dieser Effekt adressiert eine der häufigsten Ursachen des chronischen Schmerzes: die Entzündung. Darüber hinaus können aus EPA und DHA gebildete Oxylipine Analgesie fördern, indem sie auf nozizeptive Nerven wirken. Diese Lipidmediatoren binden selektiv an spezifische Rezeptoren auf der neuronalen Oberfläche und induzieren eine erhöhte Freisetzung opioidpeptider Mediatoren, die die Schmerzübertragung „kurzschließen“ [7].
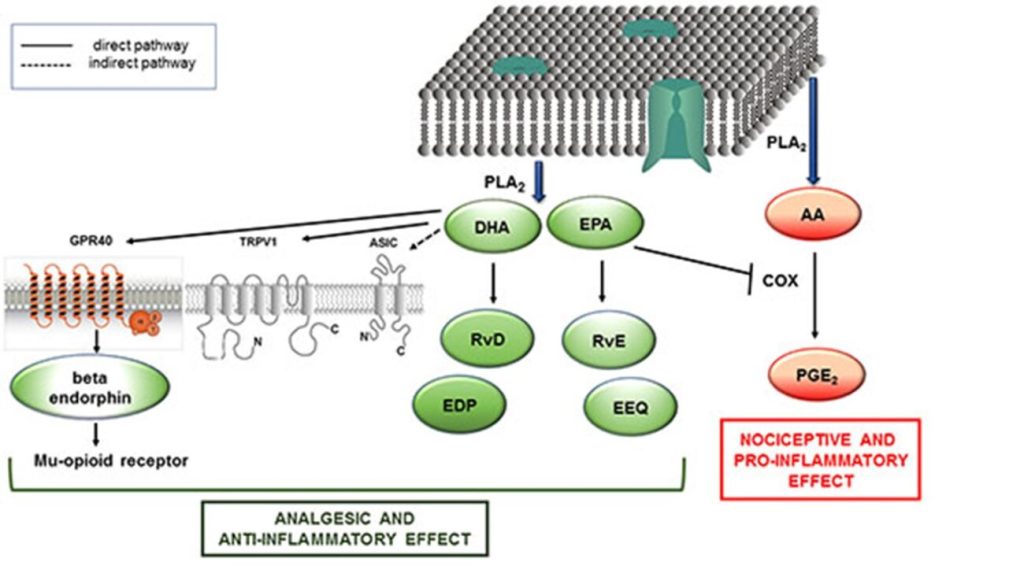
Schematische Darstellung der Wirkmechanismen von DHA und EPA bei der Induktion von Analgesie. DHA stimuliert die Endorphin‑Signalgebung und induziert so Analgesie auf sensorischer Ebene. EPA blockiert die Synthese arachidonsäureabgeleiteter Eicosanoide mit proinflammatorischer Wirkung. Abbildung reproduziert aus [7].
Der analgetische Effekt von EPA und DHA ist beim diabetischen neuropathischen Schmerz nachgewiesen.
Hierbei reduziert die Aktivierung des opioiden Systems die sensorische Schmerzwahrnehmung signifikant. Dies macht Omega‑3 zu einer hervorragenden therapeutischen Option für die symptomatische Behandlung von chronischem Schmerz im Kontext entzündlicher Erkrankungen [8].
Eine weitere häufige Ausprägung chronischer Schmerzen ist die Osteoarthrose, eine entzündliche Erkrankung mit Abbau von Knochen und Knorpel in den Gelenken. Bei Patientinnen und Patienten mit Osteoarthrose konnte gezeigt werden, dass die Aufnahme von DHA die Schmerzwahrnehmung wirksam reduziert, da es in Resolvine der D‑Serie umgewandelt wird. Diese Effekte beruhen auf der enzymatischen Umwandlung von DHA in 17‑Hydroxy‑DHA (17‑OH‑DHA), ein Oxylipin mit stark analgetischer Wirkung, das das neuronale Opioidsystem stimuliert und die nozizeptive Neurotransmission dämpft – wie in klinischen Studien bei Osteoarthrose [9] und Migräne [10] gezeigt. Neben dem analgetischen Effekt von 17‑OH‑DHA ist zu beachten, dass sowohl EPA als auch DHA eine ausgeprägte antiinflammatorische Wirkung im zentralen und peripheren Nervensystem besitzen, indem sie die Synthese proinflammatorischer, aus Arachidonsäure gebildeter Eicosanoide hemmen und SPM erzeugen, die Entzündung lösen und die Regeneration von durch die Entzündungsreaktion geschädigten Zellen und Geweben fördern [11].
Vor diesem Hintergrund ist gut nachvollziehbar, warum der regelmäßige Verzehr von Omega‑3‑Fettsäuren sowie die diätetische Supplementierung mit DHA und EPA als vielversprechende therapeutische Strategie bei chronischem Schmerz gelten [12].
Schlussfolgerung: Was hilft im Alltag gegen chronischen Schmerz?
Auch wenn vieles an dieser Erkrankung noch unverstanden ist, zeigen wissenschaftliche Erkenntnisse, dass die regelmäßige Zufuhr von Omega‑3 (DHA und EPA) wahrscheinlich eine positive Wirkung auf das Wohlbefinden bei chronischen Schmerz darstellt.
Die Wahl eines Omega‑3‑Supplements mit hoher Konzentration und Bioverfügbarkeit ist entscheidend, um die Hauptursachen des chronischen Schmerzes – Entzündung und nozizeptive Stimulation – zu bremsen und so die Lebensqualität der Betroffenen deutlich zu verbessern.
Literaturverzeichnis:
- Berrocoso Martínez, A. et al. (2018): Versorgungsansatz bei nichtonkologischem chronischem Schmerz. Rev Clin Med Fam [Online]. 11(3): 154–159.
- Sánchez Jiménez, J.; Tejedor Varillas, A.; Carrascal Garrido, R. (2018): Versorgung von Patientinnen und Patienten mit nichtonkologischem chronischem Schmerz in der Primärversorgung. Konsensdokument [Internet]. Spanien: Sociedad Española de Médicos Generales y de Familia; Sociedad Española de Medicina Familiar y Comunitaria; Sociedad Española de Médicos de Atención Primaria. Online‑ISBN: 978‑84‑606‑5589‑3; https://www.semfyc.es/wp-content/uploads/2016/06/DOCUMENTO-CONSENSO-DOLOR-17-04-A.pdf
- EFSA (2011): EFSA Journal, 9(4): 2078.
- Serhan, C.N. et al. (2017): Treating inflammation and infection in the 21st century: new hints from decoding resolution mediators and mechanisms. The FASEB Journal, 31(4): 1273–1288.
- Laino, C. (2017): Innovations in Pain Management: Morphine Combined with Omega‑3 Fatty Acids. The Open Conference Proceedings Journal; 08: 52–65.
- Redivo, D.D.B. et al. (2019): Acute antinociceptive effect of fish oil or its major compounds, eicosapentaenoic and docosahexaenoic acids on diabetic neuropathic pain depends on opioid system activation. Behav Brain Res. 372: 111992.
- Valdes, A.M.; Ravipati, S.; Menni, C. et al. (2017): Association of the resolvin precursor 17‑HDHA, but not D‑ or E‑series resolvins, with heat pain sensitivity and osteoarthritis pain in humans. Sci Rep 7, 10748.
- Ramsdem, C.E. et al. (2021): Dietary alteration of n‑3 and n‑6 fatty acids for headache reduction in adults with migraine: randomized controlled trial. BMJ, 374: n1448.
- Barden, A.E. et al. (2016): Specialised pro‑resolving mediators of inflammation in inflammatory arthritis. Prostaglandins Leukot Essent Fatty Acids; 107: 24–29.
- Mustonen, A.M.; Nieminen, P. (2021): Fatty Acids and Oxylipins in Osteoarthritis and Rheumatoid Arthritis—A Complex Field with Significant Potential for Future Treatments. Curr Rheumatol Rep 23, 41.
Dr.rer.nat. Peter Lembke









